Os autores desse protocolo, Miller e colaboradores, propõem um mnemônico (conjunto de técnicas utilizadas para auxiliar o processo de memorização, em que são elaborados esquemas, gráficos, símbolos, palavras ou frases relacionadas com o assunto que se pretende memorizar), “Can We Feed”?, que significa, em português, “podemos alimentar?” para ajudar na memorização dos procedimentos adequados na terapia nutricional em unidade de terapia intensiva (UTI). Trata-se de um protocolo que tem o objetivo de auxiliar a equipe multiprofissional de terapia nutricional (EMTN) na implementação de nutrição adequada em pacientes críticos.
Confira na tabela abaixo o significado mnemônico do protocolo Can We Feed?:
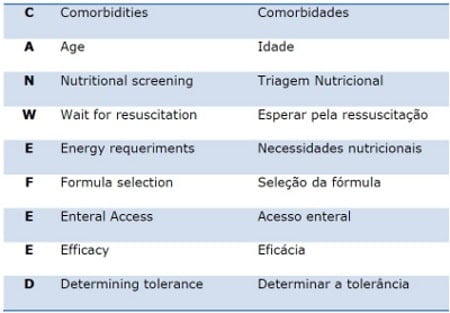
C: Comorbidades/Gravidade da doença crítica
A gravidade da doença do paciente crítico aumenta as necessidades nutricionais e o momento da terapia nutricional. Portanto, avaliar as comorbidades e a gravidade da doença são considerações importantes na implementação da terapia nutricional enteral. Os autores consideram que o controle da glicemia é um importante contribuinte para a morbidade e mortalidade do paciente criticamente doente e está intimamente associada com a terapia nutricional. O protocolo sugere o uso de escores que estimam a gravidade da doença, como o Injury Severity Score (ISS), Abdominal Trauma Index (ATI), Acute Physiology and Chronic Health Evaluation (APACHE), Sequential Organ Failure Assessment (SOFA) e os critérios de Ranson.
A: Idade
A idade é uma variável independente importante na determinação da morbidade e mortalidade do indivíduo na maioria dos processos de doença e deve ser considerada quando se inicia a terapia nutricional. Além disso, a desnutrição é comum na população de pacientes idosos. Com base nos cálculos de pontuação do APACHE II, um paciente com mais de 75 anos tem uma mortalidade de 6,7% maior quando comparados com indivíduos mais jovens.
N: Triagem Nutricional
A Triagem de Risco Nutricional (NRS-2002) é uma ferramenta que avalia de maneira rápida e eficiente o estado nutricional do paciente. O passo mais importante na prevenção da síndrome de realimentação é a identificação de pacientes de risco para esta doença, evitando, assim, suas complicações.
W: Esperar pela ressuscitação
O fator determinante para o início da terapia nutricional é a estabilidade hemodinâmica, que é avaliada por meio de parâmetros que verificam se o paciente está em utilização de drogas vasopressoras, dosagem do lactato e avaliação da pressão arterial. Esses parâmetros podem auxiliar na identificação de pacientes com risco de isquemia mesentérica, caso em que a nutrição enteral precoce está contra indicada.
E: Necessidades nutricionais
As necessidades calóricas podem ser muitas vezes determinadas utilizando cálculos simples (20-40 Kcal/kg de peso corporal/dia) ou pela equação de Harris-Benedict. A calorimetria indireta continua a ser o método mais preciso para avaliar o gasto energético de repouso e as necessidades calóricas. A necessidade proteica pode ser determinada pela equação 1,2-1,75g/kg/dia. Pacientes com perdas de proteínas extensas, em estado hipercatabólico, pode exigir até 2g/kg de peso corporal/dia ou um valor superior a este. Para o paciente obeso, o cálculo deve ser baseado no peso ideal, com uma meta de 2 g/kg de peso corporal ideal/dia para índice de massa corporal (IMC)= 30-40 kg/m2 e 2,5 g/kg de peso corporal ideal/dia para IMC > 40 kg/m2.
F: Seleção da fórmula
Os autores dividem os pacientes em três categorias. Os pacientes que se enquadrarem na primeira categoria podem se beneficiar com fórmulas enterais contendo farmaconutrientes, como arginina, glutamina e ácidos graxos ômega-3. Os pacientes da segunda categoria podem se beneficiar com fórmulas que facilitem a digestão e absorção, como fórmulas oligoméricas e com triglicerídeos de cadeia média (TCM). Por último, os pacientes da terceira categoria podem se beneficiar com fórmulas padrão com alto teor de proteína.
E: Acesso enteral
A via gástrica é bem tolerada pela maioria dos pacientes. Em pacientes com dismotilidade gástrica a alimentação nasojejunal é apropriada e a elevação da cabeceira é geralmente bem sucedida. O acesso percutâneo enteral, tais como gastrostomias ou jejunostomias são apropriadas para pacientes que necessitam de dieta enteral por período superior a quatro semanas.
E: Eficácia
O controle da infusão da dieta enteral é fundamental para garantir o sucesso da terapia nutricional. Deve-se garantir o fornecimento de pelo menos 55-60% das necessidades calóricas. Os autores ratificam a importância da implementação dos protocolos de infusão da nutrição enteral para prevenir as pausas desnecessárias e a infusão inadequada do volume prescrito.
D: Determinar a tolerância
A intolerância alimentar é geralmente multifatorial em pacientes na UTI e o exame físico é um componente importante na determinação da tolerância. O volume gástrico residual deve ser analisado e interpretado no contexto do quadro clínico. Os autores reforçam que a nutrição enteral não leva à diarreia e suas causas devem ser investigadas antes de interromper o fornecimento da dieta.
Clique aqui para conhecer o protocolo Can we feed? completo
Bibliografia
Miller KR, Kiraly LN, Lowen CC, Martindale RG, McClave SA. “CAN WE FEED?” A mnemonic to merge nutrition and intensive care assessment of the critically ill patient. JPEN J Parenter Enteral Nutr. 2011;35(5):643-59.



