A predisposição genética para uma maior relaçãocintura/quadril está associada a uma probabilidade aumentada de diabetes…
O acúmulo de colesterol celular atua como um gatilho para a disfunção pancreática e inflamação sistêmica, agravando o quadro de DM2.
O colesterol é um esteroide essencial, crucial para manter a permeabilidade e a fluidez da membrana, regular as vias de sinalização transmembrana e sintetizar hormônios esteroides, ácidos biliares e vitamina D.
Apesar de seu papel vital nos processos metabólicos intracelulares, níveis elevados de colesterol plasmático têm sido associados à disfunção das células β – cruciais para produção e secreção de insulina, hormônio que regula os níveis de glicose no sangue; e à própria resistência insulínica, estado de insensibilidade dos tecidos periféricos aos efeitos deste hormônio, e um dos principais mecanismos por trás do diabetes mellitus tipo 2 (DM2).
Fonte: Canva
A seguir, entenda a complexa relação entre colesterol e diabetes, e o que as pesquisas dizem sobre isso.
Colesterol: absorção e metabolismo
No organismo humano, o colesterol tem origem em três fontes principais:
- Ingestão alimentar
- Secreção biliar
- Renovação das células epiteliais
O colesterol dietético existe principalmente na forma de ésteres de colesterol em alimentos de origem animal, como gemas de ovo, carne vermelha, laticínios e frutos do mar.
Contudo, as contribuições endógenas são as mais predominantes. Diariamente, o fígado contribui com 800 a 1.200 mg de colesterol por meio da secreção biliar e mais 300 mg por meio da descamação epitelial. Enquanto isso, a absorção dietética no duodeno e jejuno proximal fornece 300 a 500 mg por dia.
Devido à sua natureza hidrofóbica, os ésteres de colesterol são hidrolisados em colesterol livre no intestino delgado, onde se associam a sais biliares, fosfolipídios e monoglicerídeos para formar micelas, facilitando sua absorção pelos enterócitos.
Uma vez internalizado, o colesterol é reesterificado, incorporado aos quilomícrons juntamente com triglicerídeos e processado no aparelho de Golgi antes de ser secretado na circulação sistêmica.
Vale ressaltar que a absorção intestinal e a síntese endógena de colesterol são rigidamente reguladas por mecanismos de feedback negativo, assegurando a manutenção da homeostase sistêmica.
Dislipidemia diabética: o que é?
O perfil lipídico, composto por colesterol total (CT), colesterol de lipoproteína de baixa densidade (LDL-C), colesterol de lipoproteína de alta densidade (HDL-C) e triglicerídeos (TG), serve como um indicador crítico do metabolismo do colesterol.
Entre eles, o LDL-C (“colesterol ruim”) é um dos principais contribuintes para a deposição de colesterol nas paredes arteriais e para o desenvolvimento da aterosclerose, enquanto o HDL-C (“colesterol bom”) desempenha um papel crucial no transporte reverso do colesterol, ajudando a reduzir o risco cardiovascular.
A dislipidemia é uma característica marcante dos distúrbios do metabolismo do colesterol. No diabetes mellitus tipo 2, surge um padrão dislipidêmico conhecido como “dislipidemia diabética”, caracterizado por:
- Níveis elevados de LDL-C
- Redução de HDL-C
- Aumento de TG
A dislipidemia associada a distúrbios do metabolismo do colesterol está fortemente relacionada ao maior risco de doenças metabólicas, além de aumentar o risco de doença cardiovascular aterosclerótica e coronariana.
Quais os fatores de risco da dislipidemia diabética?
As diretrizes da Associação Americana de Endocrinologistas Clínicos (AACE) e da Associação Americana de Diabetes identificaram vários fatores de risco importantes para dislipidemia e aterosclerose no diabetes, categorizados em quatro categorias:
- Fatores pessoais: estilo de vida sedentário, falta de exercícios físicos regulares, consumo excessivo de álcool, tabagismo, uso de drogas ilícitas, infecções sexualmente transmissíveis, dieta rica em gorduras saturadas e trans, histórico familiar de dislipidemia.
- Fatores clínicos: níveis elevados de colesterol total sérico, níveis elevados de lipoproteína não-HDL, níveis elevados de LDL, albuminúria ≥30 μg de albumina/mg de creatinina, TFG <60 ml/min/1,73 m², retinopatia, neuropatia.
- Fatores endócrinos: hipotireoidismo, hipertireoidismo, diabetes mal controlada, doença de Cushing, doenças da hipófise.
- Fatores metabólicos: síndrome dos ovários policísticos, obesidade, hipoadiponectinemia, resistência à insulina.
Quais os potenciais mecanismos que ligam colesterol e diabetes?
A relação entre colesterol e DM2 envolve mecanismos celulares integrados, que afetam tanto as células β pancreáticas, quanto a sensibilidade à insulina.
Em primeiro lugar, o acúmulo intracelular de colesterol compromete a função das células β pancreáticas, ao induzir estresse do retículo endoplasmático, desorganizar a homeostase do cálcio e prejudicar a secreção de insulina. Alterações no aparelho de Golgi e na dinâmica dos grânulos secretores também dificultam o transporte e a liberação adequada do hormônio.
Paralelamente, o acúmulo de colesterol mitocondrial compromete a produção de ATP, aumenta o estresse oxidativo e favorece a apoptose das células β.
Além da disfunção pancreática, o colesterol contribui diretamente para a resistência à insulina. O desequilíbrio das vias reguladas pelos receptores do fígado reduz o efluxo de colesterol celular, altera a fluidez da membrana plasmática, prejudica a ativação do receptor de insulina e amplifica a produção de espécies reativas de oxigênio.
Adicionalmente, o acúmulo de colesterol ativa vias inflamatórias, reforçando a inflamação crônica de baixo grau característica do DM2.
Os ácidos biliares, produtos finais do metabolismo do colesterol, também participam dessa interação ao modular a homeostase glicêmica por meio de receptores, influenciando a secreção de GLP-1, a sensibilidade à insulina e a inflamação sistêmica. Alterações nesse eixo contribuem para a progressão da disfunção metabólica associada ao DM2.
Os mecanismos potenciais que ligam o colesterol à diabetes são ilustrados na figura abaixo.
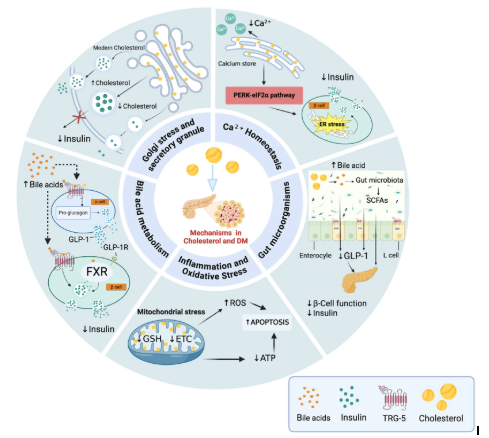
Fonte: Luo et al., 2025
Colesterol e diabetes: o que diz a ciência?
O papel da ingestão de colesterol alimentar pela população no desenvolvimento de diabetes mellitus tipo 2 (DM2) e diabetes mellitus gestacional (DMG) tem recebido crescente atenção nos últimos anos, mas as evidências permanecem controversas.
Uma meta-análise de estudos de coorte envolvendo 355.230 participantes descobriu que a alta ingestão de colesterol alimentar estava associada a um aumento de 15% no risco de DM2. A análise revelou que cada aumento de 100 mg/dia na ingestão de colesterol correspondeu a um aumento de 5% no risco de DM2.
De forma semelhante, uma meta-análise de estudos observacionais com 30.123 participantes demonstrou que a ingestão elevada de colesterol alimentar aumentou o risco de diabetes gestacional, com cada aumento de 100 mg/dia associado a um risco 32% maior de DMG.
Múltiplos estudos de caso-controle e de coorte revelaram que pacientes com DM2 tipicamente apresentam síntese endógena de colesterol aumentada, juntamente com absorção exógena reduzida, sugerindo que esse padrão de desequilíbrio metabólico pode ter valor preditivo para o desenvolvimento da doença.
Por outro lado, a maioria dos estudos de randomização mendeliana (RM) linear não relatou associação significativa entre o colesterol geneticamente previsto e os desfechos de diabetes mellitus tipo 2 (DM2).
No entanto, a relação causal entre os níveis de HDL-C e o risco de DM2 foi investigada em um estudo de RM com 9.420 participantes, utilizando dados do National Health and Nutrition Examination Survey (NHANES) e estudos de associação genômica ampla. A análise revelou que um aumento de 1 mmol/L nos níveis de HDL-C estava associado a uma redução de 31% no risco de DM2.
Atualmente, ainda há necessidade de estudos prospectivos multiômicos de grande porte e ensaios clínicos randomizados bem delineados, em diferentes populações, para elucidar melhor a complexa relação entre o metabolismo do colesterol e o DM2.
Conclusão
Em resumo, a relação entre o metabolismo do colesterol e o diabetes mellitus tipo 2 é bidirecional e multifatorial. Enquanto o colesterol é um componente vital para a integridade celular, seu desequilíbrio atua como um gatilho para a falência das células β pancreáticas e para o agravamento da resistência insulínica.
O manejo adequado dos níveis lipídicos, aliado ao controle glicêmico e a mudanças no estilo de vida, permanece como o pilar fundamental para mitigar o risco de complicações cardiovasculares e metabólicas no diabetes.
Se você gostou deste conteúdo, leia também:
- Quais são os suplementos usados para reduzir colesterol?
- Cuidados primários em Diabetes – Diretrizes ADA
- Pré-diabetes: atividade física moderada reduz risco de Diabetes tipo 2
Referências:
Luo, G., Niu, M., Li, Y. et al. Cholesterol metabolism and its role in type 2 diabetes mellitus development. Food Nutr. Health 2, 15 (2025). https://doi.org/10.1007/s44403-025-00025-0
Mansoori A, Nosrati M, Dorchin M, Mohammadyari F, Derakhshan-Nezhad E, Ferns G, Esmaily H, Ghayour-Mobarhan M. A novel index for diagnosis of type 2 diabetes mellitus: Cholesterol, High density lipoprotein, and Glucose (CHG) index. J Diabetes Investig. 2025 Feb;16(2):309-314. doi: 10.1111/jdi.14343. Epub 2024 Nov 21. PMID: 39569998; PMCID: PMC11786182.
Kalra S, Raizada N. Dyslipidemia in diabetes. Indian Heart J. 2024 Mar;76 Suppl 1(Suppl 1):S80-S82. doi: 10.1016/j.ihj.2023.11.002. Epub 2023 Nov 11. PMID: 37956957; PMCID: PMC11019325.

A Redação Nutritotal PRO é formada por nutricionistas, médicos e estudantes de nutrição que têm a preocupação de produzir conteúdos atuais, baseados em evidência científicas, sempre com o objetivo de facilitar a prática clínica de profissionais da área da saúde.
Leia também

A Redação Nutritotal é formada por nutricionistas, médicos e estudantes de nutrição que têm a preocupação de produzir conteúdos atuais, baseados em evidência científicas, sempre com o objetivo de facilitar a prática clínica de profissionais da área da saúde.




